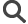La Schizophrénie
La schizophrénie se caractérise par une perte de contact avec la réalité ; cela est dû à un « défaut de certains circuits neuronaux du cerveau » entraînant une invalidité. Les symptômes les plus frappants sont les délires hallucinatoires. Les drogues sont les facteurs déclencheurs de la maladie mais aussi les émotions fortes, les tensions sociales, les pressions au travail. La schizophrénie cause une perturbation familiale ainsi qu’une grande souffrance de tous les proches.
Qu’est ce la schizophrénie ?
La schizophrénie est une affection psychotique d’expression très variée. Les troubles débutent entre 15 et 25 ans et évoluent jusqu’à la fin de la vie. Les causes exactes de la maladie restent inconnues, cependant l’interaction entre un terrain génétique et un stress (psychologique ou environnemental) entraînerait une vulnérabilité à la schizophrénie.
Cela commence par des troubles de l’attention, de concentration, des troubles de mémoire et des troubles de fonctions exécutives avec difficultés de faire une tâche simple telle que préparer un repas. Il y a perte de l’unité psychique : la pensée devient floue, discontinue. Le discours est illogique et difficile à suivre. Le langage perd sa fonction de communication.
Il y a trois types de symptômes :
1) des symptômes positifs qui se caractérisent par des hallucinations psychosensorielles correspondant à une fausse perception passant par les organes sensoriels, telles que des hallucinations auditives, visuelles, cénesthésiques, olfactives et gustatives ; des hallucinations intrapsychiques (sans sensorialité) telles qu’entendre une voix dans sa tête) et des délires schizophréniques, tels que un sentiment de persécution, une paranoïa.
2) les symptômes négatifs correspondant à un émoussement affectif, une perte d’expression émotionnelle du visage et de la voix, l’incapacité à ressentir des émotions positives (anhédonie), un retrait de la vie sociale, et une réduction du langage et de la communication
3) des troubles cognitifs, tels que des troubles de la mémoire, des troubles attentionnels et des troubles du fonctionnement exécutif tel que la flexibilité comportementale et la planification de l’action.
La maladie se déclare par une bouffée délirante aiguë (trouble psychotique aigu) avec des troubles de l’humeur ou un passage à l’acte (suicide). 10 à 15% des patients se suicident durant les premières années de la maladie ou au cours de la vie.
1/3 des patients sont en rémission durable. La maladie est chronique et évolue en phases aiguës dès les premières années puis se stabilise avec des symptômes résiduels d’intensité variable.
Les facteurs de bon pronostic sont la stabilité du milieu familial, la conscience de sa propre maladie et faire un suivi médical le plus précocement possible. 20 à 30% des patients sont peu répondeurs au traitement. Les patients dangereux pour la société sont une minorité. Seuls de rares cas donnent lieu à des accès de violence au cours d’une crise et cette agressivité, la plupart du temps, est contre le malade lui-même.
Causes de la maladie
La présence de gènes de susceptibilité à la maladie chez un grand nombre de patients ont été identifiés. La présence de mutations ponctuelles, rares mais à effet majeur, exposent à un risque plus important. 10% de la population serait porteuse mais uniquement 1% de la population est malade.
Chez de vrais jumeaux, si l’un a la maladie, l’autre a un risque de 30 à 40% de contracter la schizophrénie.
Cependant, la génétique n’explique pas tout. Les causes dépendent de l’environnement.
- Le développement cérébral pendant la grossesse peut être altéré par des facteurs comme l’incompatibilité rhésus ou des complications suite à une grippe contractée lors du 2ème trimestre de la grossesse.
- La consommation de substances psychogènes comme le cannabis est un facteur déclenchant la maladie et l’usage régulier avant 18 ans double le risque d’avoir cette maladie
- La maladie est associée à des anomalies anatomiques au niveau du cerveau : augmentation de la taille des ventricules, diminution de la matière grise, désorganisation cellulaire dans certaines régions du cerveau telles que le crotex préfrontal ou l’hippocampe
Traitement de la maladie
La prise en charge dépend du profil de chaque patient. Les traitements et thérapies sont essentiellement symptomatiques. Ils améliorent néanmoins la vie des patients et peuvent conduire à une rémission durable.
Il existe différents types de traitement :
- Les antipsychotiques de première génération qui atténuent les symptômes plutôt positifs (hallucinations).
- Les antipsychotiques de deuxième génération (« atypoique ») atténuent les symptômes positifs, négatifs et cognitifs
- La stimulation magnétique transcranienne : l’application d’un champ magnétique de quelques secondes sur une zone définie du cerveau atténuerait le nombre d’hallucinations et les symptômes négatifs.
- L’électrochoc pour les maladies sévères.
- La thérapie de réhabilitation cognitive permet, grâce à un entretien individuel avec un professionnel, d’améliorer, de guérir ou de contourner certains troubles (attention, mémoire, apprentissage…;)
- Les thérapies cognitivo-comportementales aident le patient à éviter l’enfermement sur lui-même, d’aborder les émotions et de diminuer les substances psychogènes.
Relecture :
Afsaneh Gaillard, Université de Poitiers, Membre de la Société des Neurosciences
Sources :
psycom.org / Inserm / www.fondationdesmaladiesmentales.org
Pour recevoir les actualités de la recherche, inscrivez-vous à notre newsletter :
La schizophrénie en chiffres
1% de la population mondiale
600 000 cas en France
10 à 15% de suicides

PROJET FINANCÉ PAR LA FRC
Nouveau modèle expérimental de schizophrénie pour mieux comprendre et traiter les patients

SOUTENEZ LES CHERCHEURS
Pour que la recherche sur les dysfonctionnements du cerveau progresse, vos dons sont indispensables.